 Cосудистые заболевания мозга занимают ведущее место среди причин смертности и инвалидности взрослого населения страны. Чаще всего в результате инсульта остро возникают нарушения двигательных функций (параличи, парезы, нарушения ходьбы и самообслуживания), речи, ухудшение памяти. Более редко могут нарушаться координация движений, устойчивость при стоянии и ходьбе, глотание, выпадать поля зрения.
Cосудистые заболевания мозга занимают ведущее место среди причин смертности и инвалидности взрослого населения страны. Чаще всего в результате инсульта остро возникают нарушения двигательных функций (параличи, парезы, нарушения ходьбы и самообслуживания), речи, ухудшение памяти. Более редко могут нарушаться координация движений, устойчивость при стоянии и ходьбе, глотание, выпадать поля зрения.
Следует отметить, что лечить инсульт гораздо тяжелее, чем предупредить его.
Что же лежит в основе профилактики (предупреждения)?
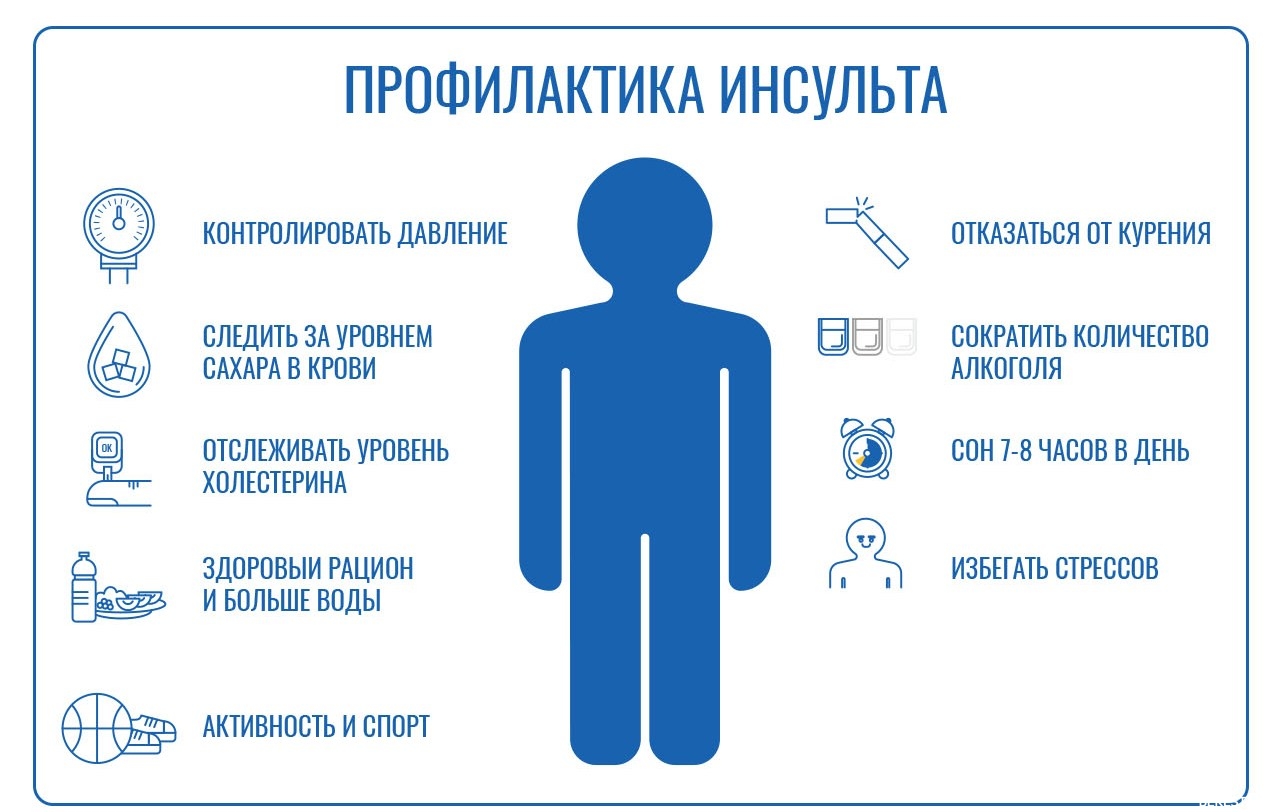
Прежде всего учет факторов риска развития заболевания у каждого больного и постоянная их коррекция.
Факторы риска инсульта можно подразделить на контролируемые (те, на которые может влиять врач путем выдачи рекомендаций или сам пациент путем изменения образа жизни) и неконтролируемые (на которые влиять невозможно, но их необходимо учитывать).
Неконтролируемые (нерегулируемые) факторы риска:
- Возраст
С возрастом увеличивается риск развития инсульта. Одну треть перенесших инсульт составляют люди в возрасте от 20 до 60 лет. Две трети инсультов происходят у лиц старше 60 лет. С каждым десятилетием после 55 лет риск развития инсульта удваивается.
- Пол
У мужчин риск развития инсульта чуть выше, чем у женщин. Однако по данным последних исследований эти значения сравниваются. Смертность от инсульта в любой возрастной группе выше у женщин.
- Наследственность
Люди, у ближайших родственников которых был инсульт, имеют более высокий риск развития инсульта.
Контролируемые факторы риска:
- Артериальная гипертония
Повышение артериального давления является важнейшим и хорошо поддающимся лечению фактором риска развития инсульта. Поэтому в основе профилактических мероприятий лежит нормализация артериального давления. Как подобрать адекватную терапию для снижения артериального давления? Необходимо соблюдать следующие правила:
- приобрести аппарат для измерения давления и научиться им пользоваться
- после назначения врачом гипотензивного препарата ежедневно два раза в день (утром и вечером) до приема лекарств измерять давление и пульс
- вести дневник, где записывать значения артериального давления, частоту пульса и самочувствие, периодически показывать его лечащему врачу.
Для относительно молодых больных желательно поддерживать артериальное давление в пределах нормы. Однако, если у больного уже диагностированы хронические сосудистые заболевания мозга, артериальное давление не следует снижать до нормальных значений. Оптимальное артериальное давление в таких случаях: систолическое - 140-150 мм рт. ст., диастолическое - 85-90 мм рт. ст. Почему опасно резко снижать артериальное давление у таких больных? Поскольку мелкие сосуды мозга изменены, их просвет сужен, значительное снижение артериального давления может привести к ухудшению кровоснабжения отдельных участков мозга и прогрессированию таких симптомов, как ухудшение памяти и нарушение походки и др.

- Заболевания сердца
У лиц старше 65 лет распространенность мерцательной аритмии составляет 5-6 %. Риск инсульта при этом возрастает в 3-4 раза. При наличии ишемической болезни сердца риск развития инсульта также повышается в 2 раза, гипертрофии миокарда левого желудочка по данным ЭКГ - в 3 раза, при сердечной недостаточности - в 3-4 раза.
- Курение
Увеличивает риск развития инсульта вдвое. Ускоряет развитие атеросклероза сонных и коронарных артерий. Переход на курение трубки или сигар дает незначительное преимущество, по сравнению с сигаретами, что подчеркивает необходимость полного прекращения курения. Через 2 - 4 года после прекращения курения риск развития инсульта уже не зависит от количества выкуренных до этого сигарет и стажа курения.
- Злоупотребление алкоголем
Исследования показали, что умеренное употребление алкоголя (2 бокала вина в день и 50 мл крепких напитков) может снижать риск развития инсульта в 2 раза. Однако небольшое увеличение этой дозы ведет к возрастанию риска развития инсульта в 3 раза.
- Низкая физическая активность (малоподвижный образ жизни)
При занятиях физическими упражнениями очень важна регулярность и разумность нагрузок. Это позволит постепенно избавиться от лишнего веса и поддерживать форму. Есть так называемый синдром выходного дня: 40-50-летний человек всю неделю сидит в конторе за компьютером или занимается канцелярской работой и при этом имеет минимум физической активности. А на выходные едет на дачу: вскопать грядки, построить баньку, починить крыльцо… В лучшем случае он отделается болью в растянутых мышцах, вывихнутыми суставами или порезами. А нередко после поднятия очередного бревна бедняга так и останется на месте, пока "Скорая" не увезет его с диагнозом "инфаркт миокарда" или "инсульт". Поэтому физические нагрузки надо выбирать "по плечу", по возрасту, по здоровью и по совету специалиста.
- Неправильное питание
Нормализация питания, включающая ограничение употребления легкоусвояемых углеводов (сахар, конфеты, варенье, белый хлеб, кондитерские изделия), животных жиров (сливочное масло, жирные сорта мяса), поваренной соли (менее 5 г в день, лучше 2-3 г), солений, копченостей, жареной пищи; обязательное включение в пищевой рацион свежих овощей и фруктов, кисломолочных продуктов, черного хлеба или других сортов хлеба из муки грубого помола, растительного масла, снижение общей калорийности ежедневного рациона до 2000-2500 ккал (для людей, не занимающихся тяжелым физическим трудом)
- Повышение холестерина крови
Повышение холестерина (повышение уровня общего холестерина более 200 мг% или 5,2 ммоль/л, а также повышение уровня липопротеинов низкой плотности более 130 мг% или 3,36 ммоль/л) - это непрямой фактор риска развития инсульта. Он связан с развитием атеросклероза, ишемической болезни сердца.
- Сахарный диабет
Часто диабет может контролироваться всего лишь внимательным отношением к питанию. При сахарном диабете типа 1 необходим подбор адекватной дозы инсулина и соблюдение строгой диеты, а при типе 2 - в большей степени важно изменение образа жизни: соблюдение соответствующей диеты, уменьшение избыточной массы тела, увеличение физической активности. Только после неэффективности этих мероприятий к лечению добавляют лекарства, подбор лекарственного препарата и дозировок осуществляется врачом. Если у вас сахарный диабет, строго соблюдайте рекомендации врача по контролю за глюкозой крови, поддержанию артериального давления на уровнях, не превышающих 130/80 мм рт.ст., а общего холестерина и липопротеидов низкой плотности на уровне ниже 4,5 ммоль/л и ниже 2,5 ммоль/л соответственно.
- Психоэмоциональное напряжение (стрессы)
Сохраняйте эмоциональное равновесие, по возможности занимая позицию "над схваткой". Если Вы остро реагируете на события, сильно переживаете, сердитесь, сделайте очень простую вещь: попробуйте сжимать теннисный мячик. Вы не только выплесните излишние эмоции, но и … не сможете больше злиться, поскольку психологически уже переключились.
- Оральные контрацептивы
Это гормональные противозачаточные средства. Препараты с содержанием эстрогенов более 50мг достоверно повышают риск развития инсульта. Особенно неблагоприятно их сочетание с курением и повышением АД. Таким образом, профилактика инфаркта и инсульта достаточна проста – это здоровый образ жизни. Только при планомерном соблюдении всех требуемых норм и правил можно сохранить собственное здоровье и уберечь себя от тяжелых заболеваний, а своих близких от необходимости проводить жизнь в постоянной тревоге о вашем самочувствии.
Лечение инсульта
Основная задача врачей — восстановить циркуляцию крови в головном мозге человека с инсультом. Так как часть клеток мозга уже погибла, время играет против - чем раньше будет начато лечение, чем больше у человека шансов выжить и иметь при этом меньше разрушительных последствий.
Один из главных методов лечения ишемического инсульта — тромболитическая терапия. Человеку вводят лекарства, которые растворяют тромб. Проводить такое лечение имеет смысл только в первые часы после инсульта.
Лечение геморрагического инсульта сводится к контролю за кровотечением и снижению давления на мозг. Методы зависят от причины инсульта — высокого давления, травмы головы, приема антикоагулянтов — разжижителей крови, тонкого места в стенке кровеносного сосуда — аневризме.
Жизнь после
Последствия инсульта могут быть совершенно разными — зависит от того, сколько времени кровообращение было нарушено, и какие области мозга пострадали. Так, инсульт может вызвать полную или частичную утрату движений в руках и ногах, мышечную слабость, нарушения речи, трудности при глотании и другие проблемы.
Реабилитация
Согласно статистике, приводимой American Stroke Association, 10% людей, переживших инсульт восстанавливаются полностью, 25% — с незначительными нарушениями, 40% — получают средние или тяжелые нарушения, требующие особого ухода, 10% — нуждаются в переводе в специализированное учреждение долговременного ухода, 15% - умирают вскоре после инсульта.
К сожалению, катастрофа уже произошла, часть клеток мозга умерла. «Вылечить» и вернуть их к жизни нельзя. Потому реабилитация после инсульта должна быть направлена на то, чтобы полностью или частично восстановить утраченные навыки — соседние области мозга возьмут на себя функции погибших клеток, — и по возможности вернуться к самостоятельной жизни. В идеале, реабилитация должна начинаться после стабилизации состояния — прямо в реанимации или больничной палате.
Реабилитация может включать в себя занятия с разными специалистами, например, инструктором по лечебной физкультуре, логопедом. За рубежом «реабилитационная» команда , помогающая человеку восстановиться после инсульта, очень большая: состоит из невролога, реабилитационной медсестры, диетолога, социального работника и других специалистов.
Вторичная профилактика инсульта
Главной задачей жизни после инсульта должна стать не только реабилитация, но и профилактика повторного нарушения мозгового кровообращения. По оценкам American Stroke Association, второй инсульт случается у каждого четвертого.
Вероятность повторения оценивается в каждом случае отдельно, важное значение имеет этиология (причина) инсульта. Если ее удается установить, то именно на нее направлена профилактика повторного инсульта: антикоагулянтная терапия при мерцательной аритмии, статины и антиагреганты при атеросклеротических инсультах, гипотензивные препараты при инсульте на фоне артериальной гипертонии.
Если причина инсульта остается неясной, медикаментозная вторичная профилактика нацелена на наиболее вероятный вариант — атеросклероз.
Назначенные лекарства придется принимать постоянно - без отмен, пропусков, точно в той дозировке, которую указал доктор. Любые изменения в лечении нужно согласовывать с врачом.
Отказ от курения, физическая активность, изменение рациона и другие описанные методы профилактики актуальны и для тех, кто уже пережил инсульт.
Будьте благоразумны, берегите себя и близких!
Фельдшер- валеолог
Юркова Г.В.
